炎症マーカーについて概要を解説します。
炎症マーカーとは
炎症は、体内の組織の傷害・崩壊や悪性腫瘍の転移などに対応し、組織を修復しようとする反応です。
目に見える症状としては、痙痛や発熱、腫脹、発赤があります。
「炎症マーカー」とは、この炎症反応を把握するための検査の対象となるものです。
代表的なものにCRPがあります。
CRP(C反応性蛋白)
体内に病原微生物が侵入して、組織の損傷が生じたりすると、マクロファージなどの免疫系の細胞は、サイトカインを産生します。
サイトカインの刺激により、肝臓から、CRPなどの急性相反応物質が血中に放出されます。
CRPは、炎症が無い状態では、ほとんど産生されていません。
しかし、炎症が起これば数時間以内に上昇し、2〜3日で最高値を示します。
その後、炎症の収束につれて、7日〜10日ほどで消失します。
CRPの半減期
なお、CRPの血中の半減期は、約18時間です。
血中濃度が素早く変動するため、炎症の状態を鋭敏に反映します。
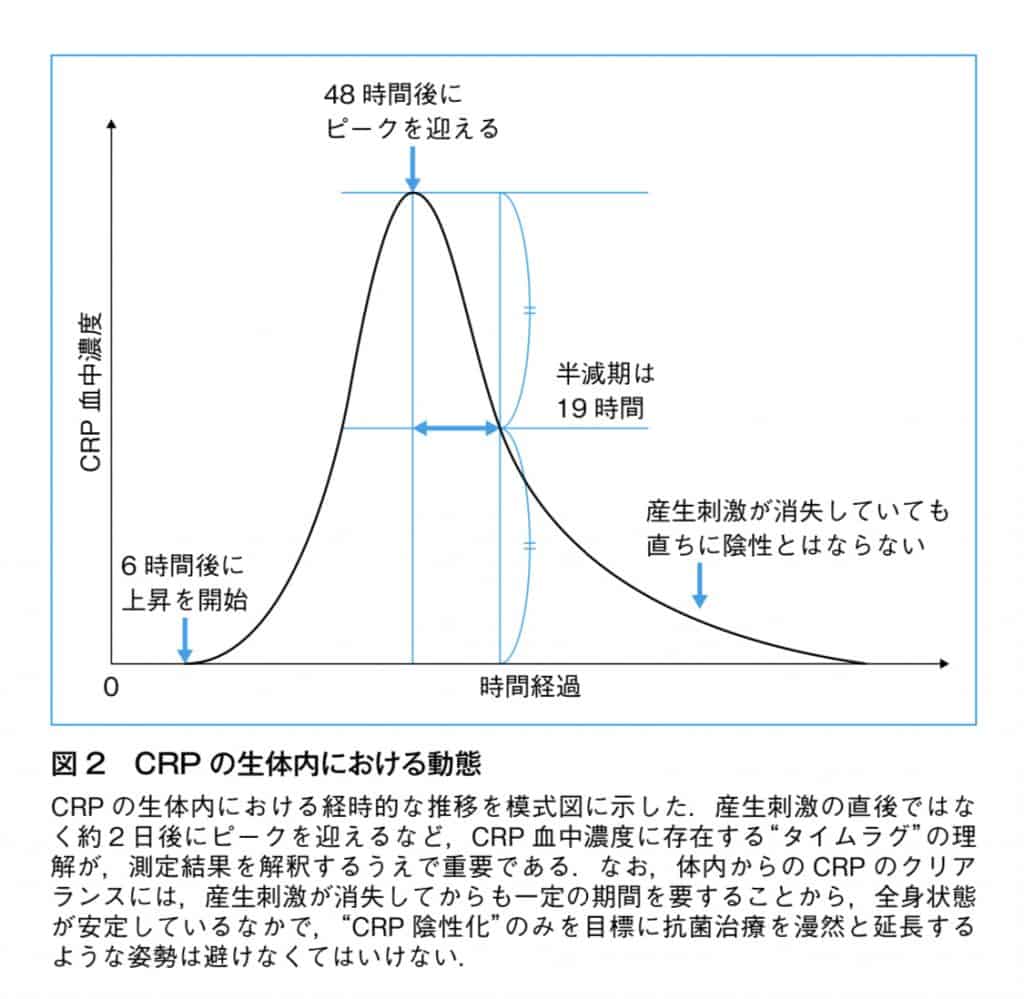 CRP の生体内における動態、臨床検査 vol.64 no.9 2020年9月より引用
CRP の生体内における動態、臨床検査 vol.64 no.9 2020年9月より引用
CRPと病態
CRPが上昇する疾患には、たとえば、細菌感染症、ウイルス感染症、外傷、手術後、全身性エリテマトーデス、サルコイドーシス、心筋梗塞、悪性腫瘍、クローン病、潰瘍性大腸炎、慢性関節リウマチ、急性膵炎、敗血症、肺炎、血管炎などがあります。
CRPの上昇の程度はその組織障害の程度を示します。
以上の理由で、CRPは、病態把握や経過観察に用いられています。
CRPの検査
検体は血清を用います。
基準範囲は0.3mg/dL以下です。
なお、慢性的な炎症のある患者では、CRPの測定値が恒常的に0.3mg/dLを上回る値となっていることがほとんどです。
白血球数と自血球分画
白血球数や白血球分画も、炎症の有無や程度を判断するのに重要な指標となります。
白血球には好中球、リンパ球、単球、好酸球、 好塩基球の5種類の細胞があります。
CRPの増加に加えて、白血球数の増加と好中球の割合の増加を認めたときは、細菌感染症を疑います。
白血球の半減期
なお、白血球の血中の半減期は、約6時間です。
したがって、炎症が起きれば、CRPよりも早く上昇し、また、炎症の改善があれば、自血球数の減少は、CRPの低下よりも早く現れます。
白血球の検査
検体は、EDTA採血管を用い、全血を使用します。
白血球分類は、自動分析機で測定可能です。
精査が必要な症例では、血液標本をつくり、数や形態を顕微鏡で観察します。
基準値は成人で、自血球数が「3,500~9,000/μL」、また、白血球分類が、好中球「40〜60%」、リンパ球「18〜50%」、単球「2~10%」、好酸球「1〜5%」、好塩基球「0〜2%」です。