カットオフ値について解説します。
概要
カットオフ値(分割点あるいは病態識別値ともいいます)とは、検査結果の陽性と陰性を鑑別する数値です。
たとえば、腫瘍マーカーやウイルス抗体など、病態を鑑別するための検査に用いられます。
また、精密検査の対象をスクリーニングするために用いられることがあります。たとえば、大腸がんをスクリーニングする便潜血検査のカットオフ値は、約100 ng/mlです。
さらに、カットオフ値は、医学的管理の意志決定に用いられることもあります。たとえば、日本動脈硬化学会によって設定された、高コレステロール血症の診断基準(総コレステロール220 mg/dl 以上)があります。
最適なカットオフ値の設定
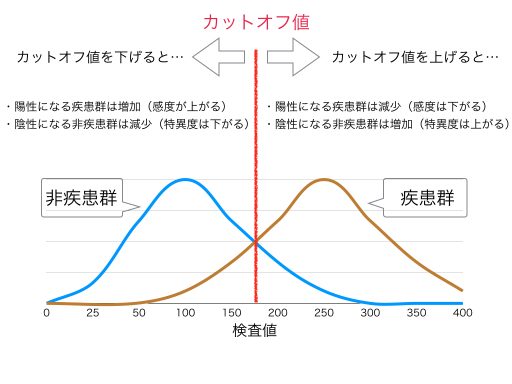
検査において、感度と特異度は、共に高い値となることが望ましいです。
しかし、カットオフ値を高くすると、感度が低下するが、特異度は高くなるという関係があります。また、反対に、カットオフ値を低くすると、感度が高くなるが、特異度は低下するという関係があります。
この関係を図で示します。
そこで、最適なカットオフ値を設定するための方法として、「感度」と「偽陽性率(1-特異度)」の関係を、ROC分析(ROC解析)する方法があります。
ROC分析では、まず、カットオフ値を連続的に変化させたときの、感度と偽陽性率の値を求めます。
そして、縦軸(y軸)を感度とし、横軸(x軸)を偽陽性率とするグラフ上に、感度および偽陽性率をプロットして、グラフを作成します。こうして描かれた曲線は「ROC曲線」と呼ばれます。
通常、曲線上の点の中から、グラフの左上隅の点(0,1)に最も距離的に近い点を選び、対応する感度および偽陽性率を決定します。
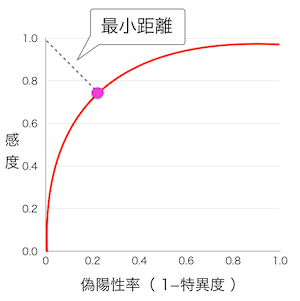
すなわち、三平方の定理にもとづき、(1-感度)2+偽陽性率2が最小になるような感度と特異度を求めます。
そのように決定した感度および特異度に対応するカットオフ値を、その検査の最適なカットオフ値として設定します。
ちなみに、ROC分析を利用して感度と特異度を求める方法は、ほかにも2つあります。
それは、感度と特異度の積が最大になる点から求める方法と、(感度+特異度)÷2が最大になる点から求める方法です。
用いる方法によっては、求めた最適なカットオフ値が異なることがあります。
特殊事情を考慮する場合
健康診断のようなスクリーニング検査や、見逃すと取り返しのつかないような疾患を見つけるための検査においては、検査項目によっては、感度を高くする目的で、カットオフ値をわざと低く設定する場合があります。この場合、結果が陽性になれば、別の検査を追加するなどして、本当に疾患を有するのかどうかを精査します。
また、カットオフ値は、一つの検査について異なる値が複数設定されることがあります。たとえば、経過観察と判断するためのカットオフ値と、治療対象と判断するためのカットオフ値の二つを設ける場合があります。